Фистула шум в ухе
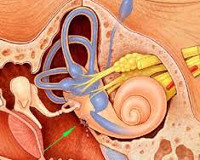
Перилимфатическая фистула – это дефект лабиринта, сопровождающийся образованием соустья с полостью среднего уха и приводящий к нарушению соотношения между уровнем перилимфы в улитке и полукружных каналах. При этом заболевании наблюдается внезапная глухота или сильное ухудшение слуха, шум в ушах, головокружение. Симптомы обостряются при колебаниях внутричерепного и атмосферного давления. Диагностическая программа базируется на анамнестических сведениях, результатах общего осмотра, отоскопии, аудиометрии, стабилографии, компьютерной и магнитно-резонансной томографии. Лечение осуществляется как консервативными методами, так и путем оперативного вмешательства.
Общие сведения
Перилимфатическая фистула лабиринта является сравнительно частым заболеванием. Согласно отечественным статистическим данным, она наблюдается у 5-9% больных, страдающих хроническим средним отитом в сочетании с холестеатомой, и у 10-13% пациентов, перенесших операцию по поводу этих патологий. При этом еще у 6-12% больных с поражениями барабанной полости и антрума фистула лабиринта остается не диагностированной, так как не вызывает выраженных клинических проявлений. В структуре заболеваемости преобладают люди среднего и старшего возраста – от 30 до 55 лет, а также пациенты со «стажем» болезней среднего уха более 10 лет. Среди представителей мужского и женского пола патология встречается с одинаковой частотой.

Перилимфатическая фистула
Причины
Свищи лабиринта относятся к разряду полиэтиологических заболеваний. В качестве пускового фактора могут выступать патологические состояния воспалительного, травматического или генетического происхождения, приводящие к деструкции одной из стенок лабиринта внутреннего уха. Таким образом, причиной развития перилимфатической фистулы могут быть:
- Травматические повреждения. Наиболее распространенная причина образования фистул. Чаще всего это ЧМТ по типу прямого удара в височную область, «хлыстовая» травма, реже – акустические и баротравмы, сопровождающиеся разрывами барабанной перепонки. К этой же группе относятся оперативные вмешательства на среднем или внутреннем ухе.
- Врожденные аномалии развития. Часто свищи лабиринта являются врожденным дефектами. Также их образованию в детском и юношеском возрасте способствуют пороки развития височной кости, полукружных каналов, улитки.
- Хронические воспалительные заболевания среднего уха. Хронические вялотекущие средние отиты, течение которых, как правило, осложняется холестеатомой, способны приводить к кариесу костных структур внутреннего уха, в особенности улитки, с последующим образованием сквозного дефекта.
- Внутричерепная гипертензия. Внезапное повышение внутричерепного давления при активных занятиях спортом, в ходе родов, психоэмоциональные перегрузки, сильное чихание или сморкание, нарушение венозного оттока или быстро формирующаяся внутричерепная гипертензия другой этиологии может спровоцировать образование перилимфатической фистулы.
Патогенез
Механизм заболевания основывается на изменении нормальных гидродинамических показателей жидкости внутреннего уха, а именно – гидропсе, вызванном вытеканием перилимфы из улитки или полукружных каналов в полость среднего уха. При этом происходит нарушение эндокохлеарного потенциала вследствие заполнения перилимфатического пространства воздухом. Благодаря градиенту давления недостаток перилимфы может восполняться за счет спинномозговой жидкости. Последняя обладает несколько меньшей концентрацией ионов натрия (Na+), что и приводит к повышению электрического потенциала внутри лабиринта. Появлению аналогичных явлений способствуют аномальные соустья между перепончатым и костным лабиринтами, при которых смешивается эндолимфа и перилимфа.
Классификация
В клинической практике все перилимфатические фистулы классифицируют в зависимости от размеров возникшего дефекта и его точной локализации. Такое разделение актуально при решении вопроса о последующей тактике лечения, вероятности спонтанного закрытия или необходимости оперативного вмешательства. В соответствии с размером перилимфатические фистулы лабиринта разделяют на:
- Маленькие – диаметр патологического отверстия не превышает 1 мм. Как правило, такие дефекты протекают без каких-либо проявлений на протяжении длительного времени, после чего увеличиваются или закрываются самостоятельно.
- Средние – размер фистулы стенки лабиринта от 1 до 2 мм. Сопровождаются типичными симптомами заболевания. Подлежат консервативному лечению, закрываются после устранения ведущего этиологического фактора.
- Большие – диаметр фистулы достигает 2 мм и более. Провоцируют выраженные клинические проявления. В таких случаях довольно часто используется оперативное лечение.
Перилимфатические фистулы могут формироваться на различных участках костных структур внутреннего уха. Основываясь на локализации дефекта, выделяют следующие варианты патологии: разрыв перепончатой мембраны круглого окна улитки; нарушение целостности кольцевидной связки; перелом подножной пластинки внутреннего уха; щелевой перелом промонториума лабиринта; сквозной дефект стенки полукружного канала. В последнем случае в 85-88% свищи образуются на латеральном канале, что связано с его поверхностным расположением у входа в пещеру среднего уха. Множественные дефекты встречаются редко – не более чем в 10% случаев.
Симптомы перилимфатической фистулы
Дебют заболевания зачастую внезапный. Наиболее характерным ранним признаком патологии служит безосновательное, прогрессивное ухудшение слуха или внезапная глухота. Также наблюдаются кохлеарные нарушения по типу латерализации звуковосприятия, появления гулких шумов в ухе, чувства «перепадов» или «заложенности». К вестибулярным симптомам патологии относится головокружение без истинного головокружения (спиннинг), пониженная адаптация к движениям. Все эти симптомы и синдромы могут наблюдаться изолированно или комбинироваться друг с другом.
Многие пациенты отмечают ухудшение клинической симптоматики при чихании, кашле, перепадах атмосферного давления во время использования лифта, при подъемах на большую высоту или погружении под воду. Это явление связано с изменениями гидростатического давления спинномозговой жидкости. Для перилимфатической фистулы существуют специфические симптомы: с-м Туллио и с-м Эннебера. Первый представляет собой обострение патологии на фоне громких звуков, второй – возникновение нистагма и усугубление вестибулярных расстройств при нажатии на козелок. Их возникновение объясняется колебаниями давления в барабанной полости, связанной с внутренним ухом через фистулу.
Диагностика
При постановке диагноза перилимфатической фистулы врач-отоларинголог руководствуется предъявляемыми пациентом жалобами, результатами опроса, контрольных лабораторных тестов, функциональных проб, при необходимости – лучевых методов исследования. На основе полученных данных проводится дифференциальная диагностика с синдромом Меньера, доброкачественным позиционным головокружением, лабиринтопатиями другой этиологии. Программа обследования больного состоит из следующих мероприятий:
- Сбор анамнеза. При общении с пациентом отоларинголог уточняет наличие недавно перенесенных черепно-мозговых травм, операций в области височной кости, хронического среднего отита и воздействия факторов, способных вызывать резкие перепады внутричерепного давления, выясняет присутствие подобных расстройств среди близких родственников.
- Общий и специальный осмотр. При физикальном обследовании пациента выявляются позитивные симптомы Туллио, Эннебера. Визуальный осмотр внешнего уха и барабанной перепонки не информативен за исключением фистул, вызванных хроническим отитом. У таких больных отоскопия выявляется гиперемия, отечность перепонки, отсутствие выраженного светового рефлекса и визуализации ручки молоточка.
- Тональная пороговая аудиометрия. Исследование слуха дает возможность установить снижение порога восприятия звука, отвечающее смешанной тугоухости. На аудиограмме отображается костно-воздушный разрыв на средних и низких частотах при общем ухудшении как костной, так и воздушной проводимости. При изменении положения головы выраженность тугоухости может меняться.
- Компьютерная стабилография. При обследовании пациента с помощью стабилографии выявляется невозможность удерживать статическое положение, указывающая на дисфункцию вестибулярного анализатора. Характер колебаний и их частота зависят от расположения и размеров фистулы, изменений давления в полости слухового канала.
- Томография. На КТ височной кости при фистуле лабиринта может визуализироваться небольшой овальный или круглый дефект. Это исследование показано при невозможности провести дифференциацию с другими патологиями, используя ранее собранные данные. При необходимости дополнительно назначают МРТ височной области.
Лечение перилимфатической фистулы
Терапевтический подход зависит от выраженности клинических проявлений и результатов выполненной диагностики. Порядка 35-60% всех фистул малого и среднего размера закрываются самостоятельно или после консервативной терапии. Такие пациенты проходят лечение в амбулаторных условиях. При необходимости оперативного вмешательства больной госпитализируется в отделение отоларингологии. Комплекс медицинских мероприятий включает:
- Консервативную терапию. Назначаются фармакологические средства, нормализирующие кровоснабжение внутреннего уха – витаминные комплексы, дезагреганты, спазмолитики. В зависимости от клинической ситуации дополнительно применяются мочегонные препараты, антидепрессанты, антибиотики. Важную роль играет ограничение физической активности.
- Хирургическое лечение. Характер операции зависит от причин формирования фистулы, стажа заболевания, сопутствующих факторов. Распространенный вариант: тимпанотомия с закрытием дефекта соединительной, жировой тканью или хрящом. При наличии активного холестеатомного процесса прибегают к аттикоантромастоидотомии с удалением задней стенки слухового прохода и закрытием патологического отверстия при помощи аутотрансплантата.
Прогноз и профилактика
Прогноз для жизни и здоровья у большинства пациентов при условии устранения всех потенциальных этиологических факторов – благоприятный. При больших фистулах полноценность восстановления слуховой функции напрямую зависит от своевременности выполнения операции. Специфической профилактики в отношении этой патологии не существует. К основным превентивным мероприятиям относятся предотвращение травматических повреждений височной области, баротравм и акустических травм путем использования специальной защитной экипировки, исключение резких перепадов атмосферного давления, психоэмоциональных перегрузок и других факторов, вызывающих внутричерепную гипертензию, раннее полноценное лечение гнойных заболеваний среднего уха.
Источник
АКТУАЛЬНОСТЬ
Шум в ухе или обоих ушах (тиннитус, от лат. tinnire — звенеть) представляет собой звуковое ощущение, не связанное с внешним акустическим стимулом [1]. Пациенты описывают его как звук, исходящий из одного или обоих ушей, находящийся внутри головы, или как внешний отдаленный шум, который «гудит, звенит, шипит, пульсирует» или имитирует другие знакомые звуки. Шум возникает периодически или ощущается постоянно, но неизменно снижает качество жизни пациентов [2].
Субъективный шум ощущается только пациентом, объективный — воспринимается в том числе окружающими и может быть зарегистрирован врачом с помощью фонендоскопа или специального прибора для регистрации отоакустической эмиссии [3], поскольку имеет внутренний источник звука. Последним часто становится патологический кровоток в сосудах (часто каменистой части сонной артерии), находящихся в непосредственной близости к среднему уху, что вызывает у пациента ощущение пульсации, особенно если громкость звука превышает порог слуха в этом ухе [4]. Наиболее опасными причинами пульсирующего шума могут быть артериовенозные мальформации и артериовенозные соустья твердой мозговой оболочки — дуральные фистулы [5, 6].
ДУРАЛЬНЫЕ АРТЕРИОВЕНОЗНЫЕ ФИСТУЛЫ
Дуральная артериовенозная фистула (ДАВФ) — аномальное сообщение между артериями твердой мозговой оболочки и венозными синусами или кортикальными венами [1]. Среди супратенториальных и инфратенториальных сосудистых мальформаций они составляют 6 и 35% соответственно. До недавнего времени ДАВФ считались относительно редкой патологией, однако в связи с возросшей частотой применения методов нейровизуализации (компьютерная, магнитно-резонансная томография) в последние годы диагностируются в большем проценте случаев [1–7]. По данным P. Jabbour и соавт. [8], распространенность ДАВФ составляет 0,17 случаев на 100 тыс. населения.
Большинство артериовенозных фистул представляют собой солитарные образования, однако встречаются описания множественных ДАВФ [2–9]. Мальформации могут развиться в любом возрасте, в том числе и детском, но чаще становятся находкой у пациентов 50–60 лет [7–9]. Выделяют врожденные и приобретенные ДАВФ [7–11]. Врожденные встречаются значительно реже; как правило, развиваются в первом триместре беременности в результате персистирующего сообщения между будущими артериальными и венозными сегментами первичного сосудистого сплетения или недоразвития промежуточной капиллярной сети [7]. Негативное влияние на ангиогенез могут оказывать родовая травма, внутриутробные инфекции, венозный тромбоз [3–12].
Последний фактор имеет важное значение в формировании приобретенных дуральных фистул. В одном из исследований подобная коморбидность выявлена в 72% случаев [10]. Развитию тромбоза венозного синуса и кортикальных вен способствуют гормональные изменения, связанные с беременностью, родами или, напротив, с использованием оральных контрацептивов; прокоагулянтное состояние крови: дефицит протеинов С и S, антитромбина III, мутации в генах II, V факторов свертывания; травмы головы, внутричерепные хирургические вмешательства, компрессия и окклюзия венозного синуса опухолью (чаще всего менингиомой), отиты и синуситы [9–13].
Существуют две гипотезы формирования ДАВФ в условиях синус-тромбоза. Согласно первой, повышение венозного давления, связанное с тромбозом и обструкцией венозного оттока, приводит к открытию ранее существующих физиологических шунтов в твердой мозговой оболочке с постепенной гипертрофией стенки синуса и формированием ДАВФ [13]. Изменение интракраниального гомеостаза на фоне тромбоза лежит в основе второй гипотезы. Длительная церебральная венозная гипертензия становится причиной развития локальной хронической гипоперфузии головного мозга, маркерами которой являются низкое церебральное перфузионное давление и снижение регионарного мозгового кровотока. В этих условиях усиление экспрессии фактора-1α (Hypoxia-inducible factor 1-alpha, HIF-1α) и эндотелиального фактора роста сосудов (Vascular endothelial growth factor, VEGF) приводит к аберрантному ангиогенезу и образованию ДАВФ [14].
Классификация
Среди неврологов и нейрохирургов наибольшее признание получили классификации дуральных соустий (1995) по Borden и Cognard [9–11]. В обеих делается акцент на оценку ретроградного лептоменингеального и коркового венозного сброса, характеристики которых важны для выбора тактики ведения пациента с ДАВФ [10–15]. В 2015 г. Комитетом по стандартам и правилам Общества нейроэндоваскулярной хирургии (Standard and Guidelines Committee for the Society of Neurointenventional Surgery) была предложена упрощенная классификация (SNIS S&G Classification), согласно которой ДАВФ делят на тип 1 (неагрессивный, без кортикального венозного рефлюкса) и тип 2 (агрессивный, с кортикальным венозным рефлюксом). Каждый из них может быть бессимптомным и симптомным, требующим срочного хирургического вмешательства [16].
Клиническая картина
При наличии ДАВФ больные чаще всего предъявляют жалобы на пульсирующий шум в ухе (81% случаев) и головную боль (15%), связанную с раздражением рецепторов менингеальных сосудов [9]. Внезапное появление головной боли и общемозговых симптомов — признак внутричерепного кровоизлияния (10%) [10].
Особенности других симптомов, возникающих в дебюте и при прогрессировании заболевания, во многом определяются локализацией фистул. Нарушение венозного оттока из глазных вен при каротидно-кавернозном соустье, локализованном в передней черепной ямке, может приводить к внутриглазной гипертензии, периокулярному отеку. Следствием этого являются развитие ретроорбитальной боли, периорбитального отека, хемоза, птоза, диплопии (вследствие наружной офтальмоплегии), а также снижение остроты зрения [7, 13], в редких случаях — ретинопатия и глаукома [9].
Пульсирующий шум в ухе может быть единственным симптомом фистулы поперечного или сигмовидного синусов, которые составляют до 80% при ДАВФ средней черепной ямки. Шум часто невыносимый, выматывающий больного. Возникновение его связано с увеличением объема крови, поступающей напрямую под высоким давлением из питающих артерий в венозные синусы, что вызывает в них турбулентный кровоток, синхронизированный с систолической фазой сердцебиения [13, 15]. В 40% случаев он выслушивается врачом при аускультации [17]. Затылочная артерия, участвующая в кровоснабжении ДАВФ этой области, обычно гипертрофирована. Ее прижатие к сосцевидному отростку уменьшает шум при физикальном осмотре [15]. Наличие пульсирующего шума в ухе, слышимого пациентом и/или врачом при аускультации над сосцевидным отростком, служит показанием к нейровизуализационному исследованию [10].
ДАВФ, расположенные субтенториально, — значимый фактор риска развития инфаркта ствола мозга, шейной миелопатии [10]. Изолированное поражение черепных нервов обусловлено их компрессией гипертрофированными питающими артериями или дренирующими венами [13].
Разрыв кортикальных вен, в зависимости от их расположения, приводит к внутримозговому, субарахноидальному или субдуральному кровоизлиянию. Кроме того, мощный шунтирующий поток, независимо от наличия или отсутствия тромбоза венозного синуса, может вызывать дистально от места поражения локальную или системную венозную гипертензию, развитие венозного геморрагического инфаркта. При повышении венозного давления возрастает и внутричерепное, вследствие этого в фазу декомпенсации клинические проявления заболевания могут напоминать таковые при объемном образовании (симптомы псевдоопухоли), начиная от головной боли, тошноты/рвоты, снижения остроты зрения вследствие отека соска зрительного нерва, до фокальных неврологических нарушений, включая гемигиперестезию, гемипарез, афазию. В тяжелых случаях развиваются когнитивная дисфункция, локальные или генерализованные судороги, сопор, кома [7, 9, 11].
Некоторые мальформации остаются бессимптомными или сохраняют стабильную клиническую и ангиографическую картину на протяжении многих лет, подвергаются спонтанной инволюции со стабилизацией или уменьшением неврологических симптомов. Факторы, предрасполагающие к регрессу заболевания, остаются неизвестными [8].
Диагностика
На начальном этапе для диагностики сосудистых мальформаций целесообразно проведение магнитно-резонансной (МР) ангио- и веносинусографии. Времяпролетная МР-ангиография (Time of flight, TOF) позволяет выявить особенности перестройки сосудистой системы при ДАВФ: увеличение числа и размера питающих артерий, расширение дренирующих вен, наличие сосудистой сети в дуральном синусе или мозговых оболочках, состояние коллатерального кровообращения и венозного оттока. МР-изображения, взвешенные по магнитной восприимчивости (susceptibility weighted imaging, SWI), обнаруживают признаки гипертензии кортикальных вен или небольшое кровоизлияние [15, 18–20].
Бесконтрастная компьютерная томография (КТ) головного мозга эффективна только в диагностике неблагоприятных исходов ДАВФ — кровоизлияний и отека мозга, однако КТ-ангиография способна идентифицировать измененные артерии и вены, выраженную сосудистую сеть в дуральном синусе или мозговых оболочках, тромбоз венозного синуса. В ряде случаев аномальная перестройка сосудистой сети может быть скрыта артефактами, исходящими от костей черепа. Используя алгоритмы реконструкции для удаления костных структур на изображениях, недостатки исследования могут быть устранены [12, 21]. Однако «золотым стандартом» диагностики ДАВФ остается цифровая субтракционная ангиография [2, 10]. Благодаря высокому пространственному и временному разрешению катетерная ангиография позволяет получить информацию о расположении и анатомических особенностях соустья, идентифицировать важные особенности ДАВФ, такие как наличие кортикального рефлюкса, обструкции венозного оттока, аневризмы [9, 15, 19].
Ультразвуковые методы, в частности дуплексное сканирование брахиоцефальных сосудов, транскраниальная допплерография и транскраниальное дуплексное сканирование интракраниальных сосудов, являются дополнительными методами диагностики ДАВФ, особенно для лиц с неспецифическими проявлениями. Основными преимуществами ультразвуковых методов являются неинвазивность, широкая распространенность и относительно невысокая стоимость по сравнению с остальными ангиовизуализационными методами диагностики [22]. У пациентов с ДАВФ при проведении ультразвуковых методов регистрируются более низкие индексы периферического сопротивления (индексы Гослинга и Пурсело) в питающих артериях, включая наружную сонную артерию и ее ветви (например, в затылочной артерии). Доказано, что значение индексов периферического сопротивления в питающих артериях коррелирует с эффективностью лечения и клинической эволюцией ДАВФ. Кроме того, у больных с ДАВФ транскраниальные методы выявляют высокую скорость кровотока, обратное направление потока крови и аномальную форму допплеровской волны (артериализация кровотока) в церебральных венах и синусах, глазных венах [23].
Независимо от исходных диагностических результатов или вариантов лечения, долгосрочное ангиографическое и/или ультразвуковое наблюдение рекомендовано всем пациентам с ДАВФ [24].
Лечение
Оптимальный метод лечения ДАВФ — полная элиминация фистулы. Эндоваскулярные вмешательства в виде трансартериальной, трансвенозной или комбинированной эмболизации в последние годы являются наиболее предпочтительными. В технически сложных случаях возможно проведение эндоваскулярного вмешательства с последующей микрохирургической резекцией [25]. При неэффективности или невозможности использования эндоваскулярных подходов осуществляют интраоперационную эмболизацию менингеальных артерий или вен, резекцию твердой мозговой оболочки [6]. Стереотаксическая радиохирургия применяется при высоком риске оперативного вмешательства или в случаях, когда проведение трансвенозной или трансартериальной эмболизации фистулы невозможно [12, 25]. С помощью гамма-ножа, линейных ускорителей или протонных пучков устранение фистулы достигается благодаря направленной доставке определенной дозы интенсивного излучения в зону ее локализации [26].
Ниже представлено клиническое наблюдение пациента, причиной пульсирующего шума у которого стала дуральная артериовенозная фистула.
КЛИНИЧЕСКИЙ ПРИМЕР
О пациенте
Пациент Д., 64 года, обратился с жалобами на постоянный пульсирующий шум за левым ухом, который усиливался в тишине, преимущественно в ночное время, в связи с чем Д. стал испытывать трудности засыпания.
Из анамнеза заболевания известно, что на протяжении последних двух лет Д. отмечал умеренное снижение слуха на оба уха, наблюдался у оториноларинголога с диагнозом нейросенсорной тугоухости. Периодически отмечал пульсирующий шум в левом ухе, который слышал во время засыпания, однако смена позы или поворот головы помогали устранить его. С сентября 2019 г. пульсация стала беспокоить независимо от времени суток с усилением в период отсутствия окружающего шума (ранние утренние часы, тихое помещение, шумоподавление и пр.). Нарушился ночной сон — не мог долго уснуть, смена положения тела и головы не давала должного эффекта. Стал тревожным, раздражительным из-за депривации сна и навязчивых ощущений. Лечился в неврологическом стационаре по направлению поликлиники, проводился курс сосудистой, нейрометаболической терапии без эффекта. Обращался в психоневрологический диспансер, где был установлен диагноз «Сенестопатическое расстройство». Назначены противотревожные, снотворные препараты.
Из анамнеза жизни известно, что в течение многих лет Д. страдает пароксизмальной формой мерцательной аритмии, артериальной гипертонией I степени; постоянно принимает антикоагулянты, гипотензивную терапию. Заболевания органов слуха, травмы, оперативные вмешательства области головы, перенесенные инфекционные заболевания отрицает.
Исследования при поступлении и окончательный диагноз
При осмотре пациента выявлена пульсация мочки уха слева, при аускультации заушной области над сосцевидным отростком выслушивался интенсивный пульсирующий шум, совпадающий с тонами сердца. Сопоставление анамнеза и клинических данных позволило заподозрить наличие сосудистой мальформации, требующей подтверждения с помощью ультразвуковых и/или нейровизуализационных методов исследования.
Проведенное дуплексное сканирование сосудов головы обнаружило признаки артериовенозной мальформации в бассейне левой наружной сонной артерии с артериализацией и усилением кровотока по внутренней яремной вене. Усиление скорости кровотока по задней околоушной артерии позволило предположить ее в качестве «питающего» сосуда (рис. 1). Контрастная МР-ангиография подтвердила наличие артериовенозного соустья с вовлечением поперечного и частично сигмовидного синусов слева (рис. 2).

Рис. 1. Дуплексное сканирование сосудов шеи
Примечание. Кровоток по общей сонной артерии (А) и наружной сонной артерии (Б) справа с нормальными индексами периферического сопротивления (PI и RI). Физиологический трехфазный кровоток по правой внутренней яремной вене (В). Кровоток по общей сонной артерии (Г) и наружной сонной артерии (Д) слева со сниженными индексами периферического сопротивления. Артериализация кровотока по левой внутренней яремной вене (Е). Значительно повышенный кровоток с низкими индексами периферического сопротивления по задней околоушной артерии (ветви наружной сонной артерии) в области артериовенозной мальформации (Ж).

Рис. 2. МР-ангиография (3D TOF-ангиография)
Примечание. А — сброс крови из ветвей наружной сонной артерии в левый поперечный синус; Б — аксиальная MIP-реконструкция: визуализируются нормальные артерии Виллизиева круга; слева расширенные и извитые ветви наружной сонной артерии (алые стрелки), из которых происходит сброс крови в поперечный и сигмовидный синусы (желтые стрелки), извитость и расширение дуральных вен вследствие полнокровия (голубые стрелки).
Пациент консультирован нейрохирургом, запланировано эндоваскулярное лечение фистулы.
ЗАКЛЮЧЕНИЕ
Дуральные артериовенозные фистулы — редкая форма патологии. Знание и правильная оценка ее симптомов — необходимое условие для адекватной интерпретации клинических данных, выбора методов обследования больного, определения прогноза заболевания и тактики лечения.
Источник